Thunderclap headache. (Cefalea en trueno). Síndrome de vasoconstricción cerebral reversible
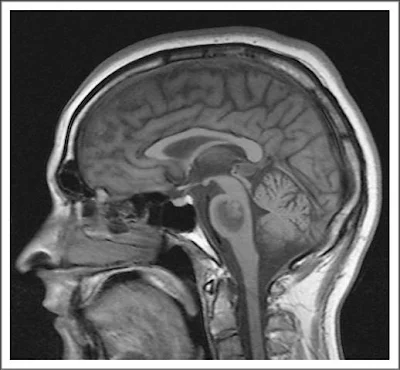
Dos días después de dar a luz un niño sano después de un embarazo a término sin complicaciones, una mujer sana de 31 años experimentó una severa cefalea difusa en “trueno” (“thunderclap headache”) y convulsiones generalizadas. Ella no había recibido anestesia espinal durante el parto. Su presión sanguínea era de de 140/90 mm Hg. Los resultados de una rutina de sangre y orina fue normal. Una TAC de cerebro fue normal. La angio resonancia magnética mostró estrechamientos de la arteria cerebral media y de la cerebral anterior bilateralmente así como de la arteria basilar y la cerebral posterior (Figura 1). La punción lumbar mostró un LCR claro sin células, y un nivel de proteínas de 0,4 g L y un nivel de glucosa de 4 mmol/L. Los tests en sangre para vasculitis fueron todos negativos. Después de 2 semanas la cefalea de la paciente desapareció completamente y no volvió a presentar convulsiones. La nueva RMN mostró arterias intracraneales normales con mejoría sustancial del estrechamiento de los vasos notados previamente. (Figura 2)
y la cerebral posterior (Figura 1). La punción lumbar mostró un LCR claro sin células, y un nivel de proteínas de 0,4 g L y un nivel de glucosa de 4 mmol/L. Los tests en sangre para vasculitis fueron todos negativos. Después de 2 semanas la cefalea de la paciente desapareció completamente y no volvió a presentar convulsiones. La nueva RMN mostró arterias intracraneales normales con mejoría sustancial del estrechamiento de los vasos notados previamente. (Figura 2)

Cual es su diagnóstico?
A) Cefalea de baja presión.
B) Trombosis venosa cerebral
C) Hemorragia subaracnoidea con vasoespasmo
D) Pre-eclampsia o eclampsia.
E) Síndrome de vasoconstricción cerebral reversible.
F) Vasculitis del sistema nervioso central.
Respuesta correcta (E)
Discusión:
En base a la historia clínica de la paciente, los resultados de la punción lumbar y los tests de laboratorio, y los hallazgos de la RMN la respuesta correcta es (E) síndrome de vasoconstricción cerebral reversible.
Este síndrome incluye condiciones tales como el llamado síndrome de Call-Fleming y la angiopatía posparto. Se caracteriza por una cefalea en trueno (thunderclap headache) sin déficits neurológicos. El típico paciente es una mujer de entre 20 y 50 años de edad que se presenta con “cefalea en trueno”. (1) Los hombres son también afectados. La “cefalea en trueno” es reconocida como una severa cefalea que alcanza el pico de intensidad dentro de un minuto. En el síndrome de vasoconstricción cerebral reversible, la cefalea puede ser occipital o difusa. Puede estar asociada a náuseas, vómitos, y fotofobia. Sin embargo, la cefalea tiene hallazgos que la diferencian de la migraña. Pueden ocurrir convulsiones generalizadas durante el episodio pero a ello no sigue una epilepsia definitiva.
El síndrome de vasoconstricción cerebral reversible es a menudo idiopático pero está asociado a varias condiciones incluyendo el embarazo y el puerperio, exposición a ciertas drogas, y tumores secretores de catecolaminas. (1)
La patofisiología del síndrome de vasoconstricción cerebral reversible no está claro pero incluye anormalidades del tono vascular cerebral. El elemento marcador en las imágenes son las áreas multifocales de constricción y dilatación de las arterias cerebrales que se resuelven dentro de días a semanas. El tratamiento permanece empírico e incluye observación y posiblemente bloqueadores de los canales de calcio. (1) Lo más importante es el pronóstico en cuanto a secuelas y recurrencias, que tiende a ser favorable. Sin embargo, la vasoconstricción, si es severa puede causar infarto cerebral, hemorragia y edema cerebral, que puede dejar secuelas.
Diagnóstico diferencial
La cefalea en trueno ( thunderclap headache) es característica de la hemorragia subaracnoidea. Puede también presentarse en la disección de una arteria cervical, en la trombosis venosa, en la apoplejía pituitaria, en la cefalea de baja presión y en el síndrome de vasoconstricción cerebral reversible. (Tabla 1) Una TAC sin contraste de cráneo debe ser realizada para descarta r hemorragia subaracnoidea y hemorragia intraparenquimatosa. Si la TAC es negativa,la punción lumbar debe ser realizada para descartar una hemorragia subaracnoidea con TAC negativa, meningitis, y enfermedades inflamatorias. Si los resultados de la punción lumbar son normales, se deben realizar otras imágenes tales como RMN e imágenes neurovasculares deben ser llevadas a cabo para descartar trombosis venosa, disección, vasculitis, y síndrome de vasoconstricción cerebral reversible. Aunque la angio RMN y la angiografía por TAC de cerebro son a menudo usadas para evaluar los vasos intracraneales, la angiografía con catéter permanece siendo el “gold standard”. Sin embargo, aunque la angiografía cerebral tiene una alta sensibilidad en diagnosticar el síndrome de vasoconstricción cerebral reversible, la especificidad no es tan alta y el cuadro clínico es crítico en establecer el diagnóstico.
r hemorragia subaracnoidea y hemorragia intraparenquimatosa. Si la TAC es negativa,la punción lumbar debe ser realizada para descartar una hemorragia subaracnoidea con TAC negativa, meningitis, y enfermedades inflamatorias. Si los resultados de la punción lumbar son normales, se deben realizar otras imágenes tales como RMN e imágenes neurovasculares deben ser llevadas a cabo para descartar trombosis venosa, disección, vasculitis, y síndrome de vasoconstricción cerebral reversible. Aunque la angio RMN y la angiografía por TAC de cerebro son a menudo usadas para evaluar los vasos intracraneales, la angiografía con catéter permanece siendo el “gold standard”. Sin embargo, aunque la angiografía cerebral tiene una alta sensibilidad en diagnosticar el síndrome de vasoconstricción cerebral reversible, la especificidad no es tan alta y el cuadro clínico es crítico en establecer el diagnóstico.
La incidencia de cefalea post parto ha sido reportada con una incidencia de entre 11% y 89% (2) La cefalea persitente en el período post parto es más a menudo debido a cefalea tensional. (3) Esta cefalea es bilateral, de carácter opresivo y no de tipo “cefalea en trueno” en su inicio. Las pacientes con cefalea tensional no tienen otros hallazgos asociados. La presencia de convulsiones y cefalea “en trueno” por lo tanto, descarta cefalea tensional en nuestra paciente.
El riesgo de punzar la dura mientras se lleva a cabo la inserción epidural durante el trabajo de parto es de 1 en 67. (4) La cefalea de baja presión aparece en 50% de esos casos de desgarro accidental de la duramadre. Es debida a escape de LCR por la zona de solución de continuidad. Usualmente tiene un componente postural siendo aliviada cuando la paciente está en posición horizontal. Nuestra paciente, sin embargo, no recibió anestesia durante el trabajo de parto. En pacientes que reciben anestesia epidural durante el trabajo de parto, la meningitis debe ser considerada en el diagnóstico diferencial de cefalea. Rigidez de nuca, fotofobia y vómitos pueden estar presentes. La punción lumbar muestra típicamente leucocitosis, aumento de proteínas y bajo nivel de glucosa. La ausencia de rigidez de nuca y, sobre todo los resultados normales del líquido cefalorraquídeo excluyen la posibilidad de meningitis en nuestra paciente.
La pre-eclampsia debe ser descartada en todas las pacientes con cefalea post parto. Esas pacientes se presentan con hipertensión arterial y proteinuria además de la cefalea. La presencia adicional de convulsiones sugiere eclampsia. El reconocimiento de esta entidad es importante, ya que el rápido uso de sulfato de magnesio previene la recurrencia de convulsiones. Eclampsia es una importante consideración en nuestra paciente y se administró sulfato de magnesio y fenitoína para prevenir convulsiones. Sin embargo, la ausencia de proteinuria y de hipertensión arterial alejaron el diagnóstico de eclampsia en nuestro caso.
El riesgo de trombosis venosa cerebral está aumentado durante el embarazo y durante el post-parto debido a estado hipercoagulable en este período. La cefalea es usualmente severa y puede ser de tipo “cefalea en trueno” Vómitos, signos de foco neurológico y convulsiones pueden ser hallazgos acompañantes. La angio-RMN en tiempos venosos puede mostrar la oclusión y probablemente un infarto venoso. La venografía revela oclusión de las venas corticales o de los senos venosos.
La hemorragia subaracnoidea debida a ruptura de un aneurisma intracraneal clásicamente se presenta como “cefalea en trueno” (“thunderclap headache”) y debe ser descartada. Los síntomas acompañantes pueden ser vómitos, disminución del nivel de conciencia y déficits neurológicos focales. En el examen la paciente usuamente revela rigidez de nuca. Los hallazgos normales en la TAC, punción lumbar, y posterior angio-RMN descartaron trombosis venosa y hemorragia subaracnoidea en nuestra paciente.
La vasculitis del sistema nervioso central pueden causar estrechamiento de arterias intracraneales. Así, nuestra paciente debe ser cuidadosamente evaluada para vasculitis. La vasculitis de sistema nervioso central usualmente se presenta con una cefalea progresiva, indolente, que no tiene características de “cefalea en trueno”. Pueden ocurrir signos de foco neurológico. Los resultados de la punción lumbar son frecuentemente anormales, a diferencia del síndrome de vasoconstricción cerebral reversible. El work-up para vasculitis incluyen tests de laboratorio tales como VSG, PCR (proteína C reactiva), test paraANCA, FAN y angiografía cerebral. La RMN muestra infartos en diferentes estadios. La angiografía muestra areas de estenosis u oclusiones que afectan a múltiples arterias. Las anormalidades son irreversibles. La presencia de “cefalea en trueno”, resultados normales de laboratorio y principalmente la reversibilidad del estrechamiento, descartan vasculitis del sistema nervioso central en nuestro caso.
El síndrome de vasoconstricción cerebral reversible se diagnostica siempre en forma retrospectiva, como en nuestra paciente. La presentación clínica inicial con “cefalea en trueno”, y convulsiones sugiere eclampsia. Sin embargo, no había proteinuria, ni hipertensión arterial significativa. Se administró sulfato de magnesio y fenitoína para prevenir las convulsiones, aunque el tratamiento el tratamiento de la eclampsia es sulfato de magnesio solo.
Otra posibilidad que consideramos fue la hemorragia subaracnoidea, pero la TAC sin contraste y la punción lumbar normales la descartaron. La presencia de múltiples areas de estrechamiento de las arterias intracraneales en la RMN sugerían vasculitis de sistema nervioso central. Sin embargo, la paciente se presentó con “cefalea en trueno” que es inusual en las vasculitis cerebrales. La rápida resolución clínica de los síntomas y el estrechamiento de los vasos cerebrales nos ayudaron a confirmar el diagnóstico final.
El diagnóstico de estrechamiento de vasos intracraneales nos ayudaron a confirmar el diagnóstico.
El diagnóstico de síndrome de vasoconstricción cerebral reversible debe ser sospechado en pacientes con “cefalea en trueno” en presencia de estrechamientos de vasos intracraneales, especialmente cuando otras causas han sido descartadas, el diagnóstico es a menudo retrospectivo y puede ser confirmado solo después de la resoluciónd elos síntomas y los estrechamientos vasculares.
Traducido de:
"Postpartum thunderclap headache"
Pranshu Sharma, MD*, Alexandre Y. Poppe, MD , Muneer Eesa, MD*, Nikolai Steffenhagen, MD and Mayank Goyal, MD*
*Department of Diagnostic Imaging, Foothills Medical Centre; Calgary Stroke Program, Department of Clinical Neurosciences, University of Calgary, Foothills Medical Centre, Calgary, Alta
CMAJ. 2008 November 4; 179(10): 1033–1035.
doi: 10.1503/cmaj.080344
 y la cerebral posterior (Figura 1). La punción lumbar mostró un LCR claro sin células, y un nivel de proteínas de 0,4 g L y un nivel de glucosa de 4 mmol/L. Los tests en sangre para vasculitis fueron todos negativos. Después de 2 semanas la cefalea de la paciente desapareció completamente y no volvió a presentar convulsiones. La nueva RMN mostró arterias intracraneales normales con mejoría sustancial del estrechamiento de los vasos notados previamente. (Figura 2)
y la cerebral posterior (Figura 1). La punción lumbar mostró un LCR claro sin células, y un nivel de proteínas de 0,4 g L y un nivel de glucosa de 4 mmol/L. Los tests en sangre para vasculitis fueron todos negativos. Después de 2 semanas la cefalea de la paciente desapareció completamente y no volvió a presentar convulsiones. La nueva RMN mostró arterias intracraneales normales con mejoría sustancial del estrechamiento de los vasos notados previamente. (Figura 2)
Cual es su diagnóstico?
A) Cefalea de baja presión.
B) Trombosis venosa cerebral
C) Hemorragia subaracnoidea con vasoespasmo
D) Pre-eclampsia o eclampsia.
E) Síndrome de vasoconstricción cerebral reversible.
F) Vasculitis del sistema nervioso central.
Respuesta correcta (E)
Discusión:
En base a la historia clínica de la paciente, los resultados de la punción lumbar y los tests de laboratorio, y los hallazgos de la RMN la respuesta correcta es (E) síndrome de vasoconstricción cerebral reversible.
Este síndrome incluye condiciones tales como el llamado síndrome de Call-Fleming y la angiopatía posparto. Se caracteriza por una cefalea en trueno (thunderclap headache) sin déficits neurológicos. El típico paciente es una mujer de entre 20 y 50 años de edad que se presenta con “cefalea en trueno”. (1) Los hombres son también afectados. La “cefalea en trueno” es reconocida como una severa cefalea que alcanza el pico de intensidad dentro de un minuto. En el síndrome de vasoconstricción cerebral reversible, la cefalea puede ser occipital o difusa. Puede estar asociada a náuseas, vómitos, y fotofobia. Sin embargo, la cefalea tiene hallazgos que la diferencian de la migraña. Pueden ocurrir convulsiones generalizadas durante el episodio pero a ello no sigue una epilepsia definitiva.
El síndrome de vasoconstricción cerebral reversible es a menudo idiopático pero está asociado a varias condiciones incluyendo el embarazo y el puerperio, exposición a ciertas drogas, y tumores secretores de catecolaminas. (1)
La patofisiología del síndrome de vasoconstricción cerebral reversible no está claro pero incluye anormalidades del tono vascular cerebral. El elemento marcador en las imágenes son las áreas multifocales de constricción y dilatación de las arterias cerebrales que se resuelven dentro de días a semanas. El tratamiento permanece empírico e incluye observación y posiblemente bloqueadores de los canales de calcio. (1) Lo más importante es el pronóstico en cuanto a secuelas y recurrencias, que tiende a ser favorable. Sin embargo, la vasoconstricción, si es severa puede causar infarto cerebral, hemorragia y edema cerebral, que puede dejar secuelas.
Diagnóstico diferencial
La cefalea en trueno ( thunderclap headache) es característica de la hemorragia subaracnoidea. Puede también presentarse en la disección de una arteria cervical, en la trombosis venosa, en la apoplejía pituitaria, en la cefalea de baja presión y en el síndrome de vasoconstricción cerebral reversible. (Tabla 1) Una TAC sin contraste de cráneo debe ser realizada para descarta
 r hemorragia subaracnoidea y hemorragia intraparenquimatosa. Si la TAC es negativa,la punción lumbar debe ser realizada para descartar una hemorragia subaracnoidea con TAC negativa, meningitis, y enfermedades inflamatorias. Si los resultados de la punción lumbar son normales, se deben realizar otras imágenes tales como RMN e imágenes neurovasculares deben ser llevadas a cabo para descartar trombosis venosa, disección, vasculitis, y síndrome de vasoconstricción cerebral reversible. Aunque la angio RMN y la angiografía por TAC de cerebro son a menudo usadas para evaluar los vasos intracraneales, la angiografía con catéter permanece siendo el “gold standard”. Sin embargo, aunque la angiografía cerebral tiene una alta sensibilidad en diagnosticar el síndrome de vasoconstricción cerebral reversible, la especificidad no es tan alta y el cuadro clínico es crítico en establecer el diagnóstico.
r hemorragia subaracnoidea y hemorragia intraparenquimatosa. Si la TAC es negativa,la punción lumbar debe ser realizada para descartar una hemorragia subaracnoidea con TAC negativa, meningitis, y enfermedades inflamatorias. Si los resultados de la punción lumbar son normales, se deben realizar otras imágenes tales como RMN e imágenes neurovasculares deben ser llevadas a cabo para descartar trombosis venosa, disección, vasculitis, y síndrome de vasoconstricción cerebral reversible. Aunque la angio RMN y la angiografía por TAC de cerebro son a menudo usadas para evaluar los vasos intracraneales, la angiografía con catéter permanece siendo el “gold standard”. Sin embargo, aunque la angiografía cerebral tiene una alta sensibilidad en diagnosticar el síndrome de vasoconstricción cerebral reversible, la especificidad no es tan alta y el cuadro clínico es crítico en establecer el diagnóstico.La incidencia de cefalea post parto ha sido reportada con una incidencia de entre 11% y 89% (2) La cefalea persitente en el período post parto es más a menudo debido a cefalea tensional. (3) Esta cefalea es bilateral, de carácter opresivo y no de tipo “cefalea en trueno” en su inicio. Las pacientes con cefalea tensional no tienen otros hallazgos asociados. La presencia de convulsiones y cefalea “en trueno” por lo tanto, descarta cefalea tensional en nuestra paciente.
El riesgo de punzar la dura mientras se lleva a cabo la inserción epidural durante el trabajo de parto es de 1 en 67. (4) La cefalea de baja presión aparece en 50% de esos casos de desgarro accidental de la duramadre. Es debida a escape de LCR por la zona de solución de continuidad. Usualmente tiene un componente postural siendo aliviada cuando la paciente está en posición horizontal. Nuestra paciente, sin embargo, no recibió anestesia durante el trabajo de parto. En pacientes que reciben anestesia epidural durante el trabajo de parto, la meningitis debe ser considerada en el diagnóstico diferencial de cefalea. Rigidez de nuca, fotofobia y vómitos pueden estar presentes. La punción lumbar muestra típicamente leucocitosis, aumento de proteínas y bajo nivel de glucosa. La ausencia de rigidez de nuca y, sobre todo los resultados normales del líquido cefalorraquídeo excluyen la posibilidad de meningitis en nuestra paciente.
La pre-eclampsia debe ser descartada en todas las pacientes con cefalea post parto. Esas pacientes se presentan con hipertensión arterial y proteinuria además de la cefalea. La presencia adicional de convulsiones sugiere eclampsia. El reconocimiento de esta entidad es importante, ya que el rápido uso de sulfato de magnesio previene la recurrencia de convulsiones. Eclampsia es una importante consideración en nuestra paciente y se administró sulfato de magnesio y fenitoína para prevenir convulsiones. Sin embargo, la ausencia de proteinuria y de hipertensión arterial alejaron el diagnóstico de eclampsia en nuestro caso.
El riesgo de trombosis venosa cerebral está aumentado durante el embarazo y durante el post-parto debido a estado hipercoagulable en este período. La cefalea es usualmente severa y puede ser de tipo “cefalea en trueno” Vómitos, signos de foco neurológico y convulsiones pueden ser hallazgos acompañantes. La angio-RMN en tiempos venosos puede mostrar la oclusión y probablemente un infarto venoso. La venografía revela oclusión de las venas corticales o de los senos venosos.
La hemorragia subaracnoidea debida a ruptura de un aneurisma intracraneal clásicamente se presenta como “cefalea en trueno” (“thunderclap headache”) y debe ser descartada. Los síntomas acompañantes pueden ser vómitos, disminución del nivel de conciencia y déficits neurológicos focales. En el examen la paciente usuamente revela rigidez de nuca. Los hallazgos normales en la TAC, punción lumbar, y posterior angio-RMN descartaron trombosis venosa y hemorragia subaracnoidea en nuestra paciente.
La vasculitis del sistema nervioso central pueden causar estrechamiento de arterias intracraneales. Así, nuestra paciente debe ser cuidadosamente evaluada para vasculitis. La vasculitis de sistema nervioso central usualmente se presenta con una cefalea progresiva, indolente, que no tiene características de “cefalea en trueno”. Pueden ocurrir signos de foco neurológico. Los resultados de la punción lumbar son frecuentemente anormales, a diferencia del síndrome de vasoconstricción cerebral reversible. El work-up para vasculitis incluyen tests de laboratorio tales como VSG, PCR (proteína C reactiva), test paraANCA, FAN y angiografía cerebral. La RMN muestra infartos en diferentes estadios. La angiografía muestra areas de estenosis u oclusiones que afectan a múltiples arterias. Las anormalidades son irreversibles. La presencia de “cefalea en trueno”, resultados normales de laboratorio y principalmente la reversibilidad del estrechamiento, descartan vasculitis del sistema nervioso central en nuestro caso.
El síndrome de vasoconstricción cerebral reversible se diagnostica siempre en forma retrospectiva, como en nuestra paciente. La presentación clínica inicial con “cefalea en trueno”, y convulsiones sugiere eclampsia. Sin embargo, no había proteinuria, ni hipertensión arterial significativa. Se administró sulfato de magnesio y fenitoína para prevenir las convulsiones, aunque el tratamiento el tratamiento de la eclampsia es sulfato de magnesio solo.
Otra posibilidad que consideramos fue la hemorragia subaracnoidea, pero la TAC sin contraste y la punción lumbar normales la descartaron. La presencia de múltiples areas de estrechamiento de las arterias intracraneales en la RMN sugerían vasculitis de sistema nervioso central. Sin embargo, la paciente se presentó con “cefalea en trueno” que es inusual en las vasculitis cerebrales. La rápida resolución clínica de los síntomas y el estrechamiento de los vasos cerebrales nos ayudaron a confirmar el diagnóstico final.
El diagnóstico de estrechamiento de vasos intracraneales nos ayudaron a confirmar el diagnóstico.
El diagnóstico de síndrome de vasoconstricción cerebral reversible debe ser sospechado en pacientes con “cefalea en trueno” en presencia de estrechamientos de vasos intracraneales, especialmente cuando otras causas han sido descartadas, el diagnóstico es a menudo retrospectivo y puede ser confirmado solo después de la resoluciónd elos síntomas y los estrechamientos vasculares.
Traducido de:
"Postpartum thunderclap headache"
Pranshu Sharma, MD*, Alexandre Y. Poppe, MD , Muneer Eesa, MD*, Nikolai Steffenhagen, MD and Mayank Goyal, MD*
*Department of Diagnostic Imaging, Foothills Medical Centre; Calgary Stroke Program, Department of Clinical Neurosciences, University of Calgary, Foothills Medical Centre, Calgary, Alta
CMAJ. 2008 November 4; 179(10): 1033–1035.
doi: 10.1503/cmaj.080344